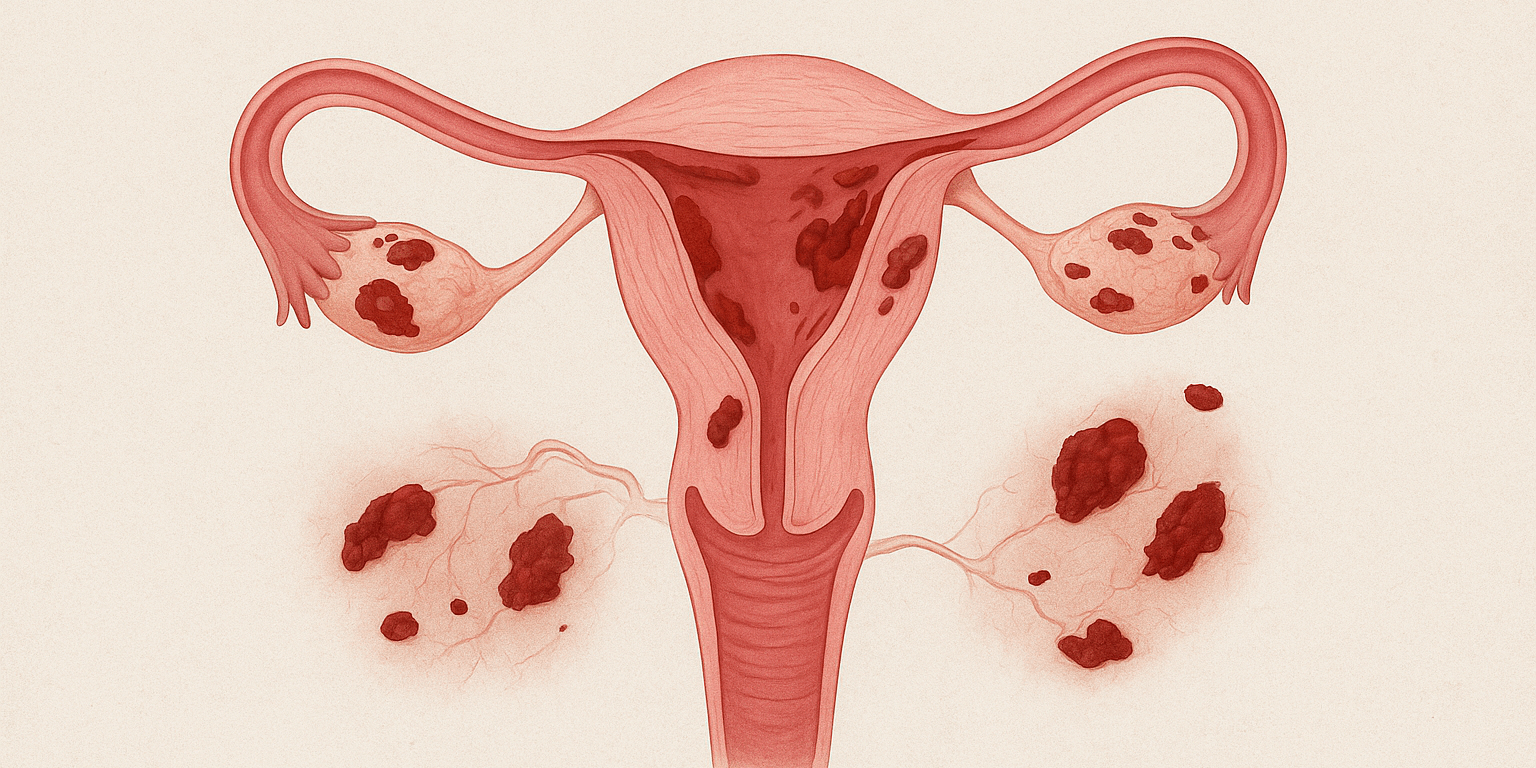
Endometriosi: comprendere la malattia e gestirla con un approccio integrato
L’endometriosi è una malattia ginecologica cronica e complessa, che colpisce circa il 10% delle donne in età fertile. Si caratterizza per la presenza di tessuto simile all’endometrio – il rivestimento interno dell’utero – in sedi anomale come le ovaie, il peritoneo, il setto retto-vaginale o, nei casi più gravi, anche l’intestino e la vescica. Questi focolai, pur non trovandosi all’interno dell’utero, rispondono comunque agli stimoli ormonali ciclici, determinando infiammazione, dolore, sanguinamento interno e, nel tempo, cicatrici e aderenze. È una condizione fortemente eterogenea: ogni donna può manifestarla in modo diverso, per estensione, intensità del dolore, localizzazione delle lesioni e impatto sulla fertilità.
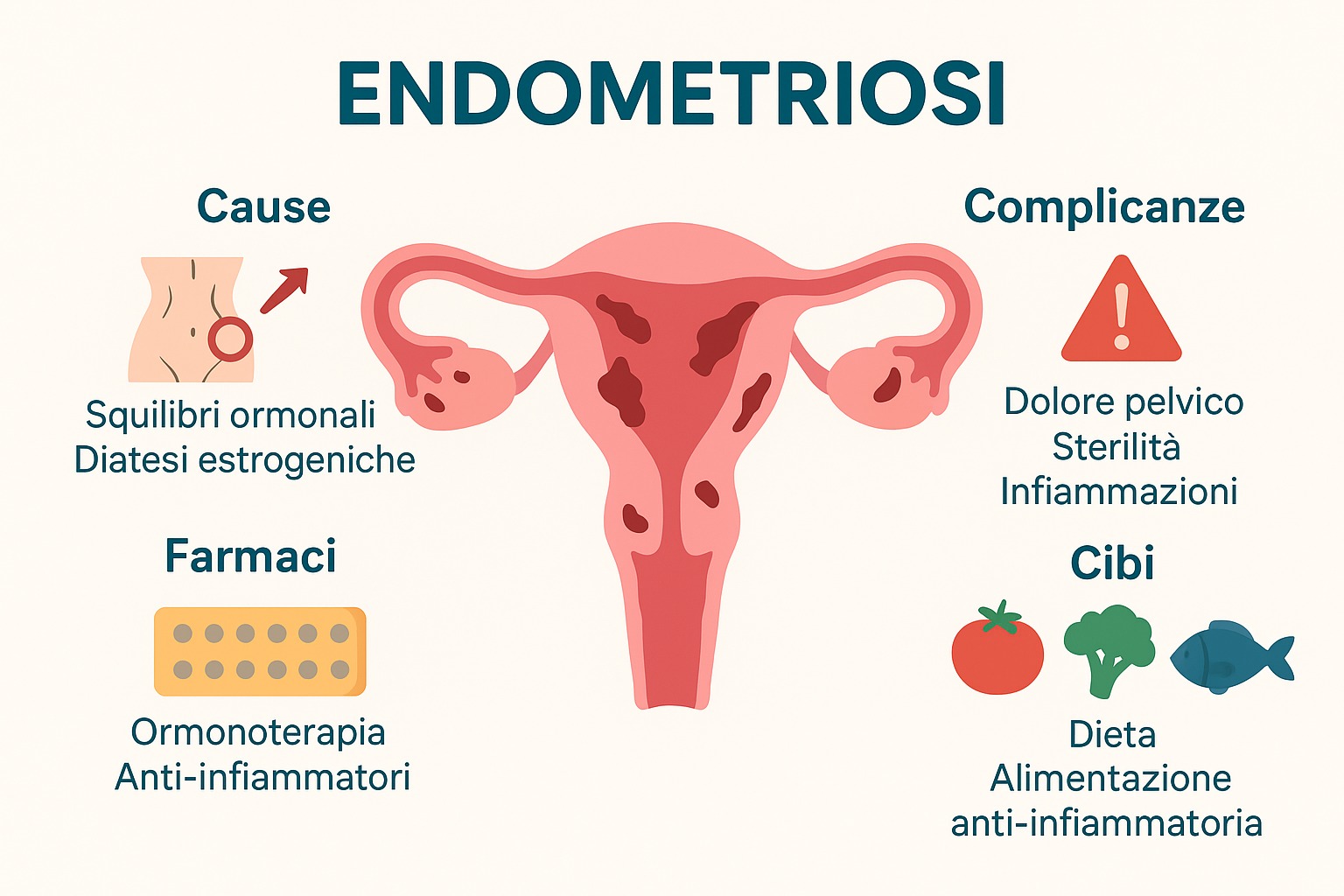
Meccanismi biologici alla base dell’endometriosi
Le conoscenze scientifiche più recenti mostrano che l’endometriosi non è semplicemente una “malattia del ciclo mestruale”, ma un intreccio di fattori ormonali, immunologici e infiammatori. Le lesioni endometriosiche hanno la capacità di produrre localmente estrogeni, grazie all’attività dell’enzima aromatasi, e sono spesso “resistenti” all’azione del progesterone, che in condizioni normali avrebbe un ruolo di controllo e modulazione. Questa combinazione porta a una proliferazione cellulare incontrollata e a una perpetuazione dello stato infiammatorio.
Il sistema immunitario gioca un ruolo cruciale: nelle donne con endometriosi, i macrofagi e altre cellule immunitarie tendono a produrre più citochine pro-infiammatorie, alimentando dolore e danno tissutale. Le lesioni, inoltre, sviluppano una propria rete di vasi sanguigni e fibre nervose (un processo definito “neuro-angiogenesi”), che contribuisce a rendere il dolore più intenso e spesso cronico. Infine, studi recenti mostrano che anche i fattori epigenetici e l’ambiente molecolare circostante influenzano la malattia, spiegando perché due donne con la stessa “etichetta diagnostica” possano avere sintomi e prognosi molto diverse.
Stadi e classificazioni
La gravità dell’endometriosi viene spesso descritta attraverso sistemi di classificazione. Il più diffuso, il sistema rASRM, suddivide la malattia in quattro stadi (da I a IV) in base all’estensione delle lesioni e delle aderenze. Tuttavia, questo schema non sempre riflette la realtà clinica: capita spesso che una donna con poche lesioni superficiali provi dolori invalidanti, mentre un’altra con un quadro anatomico più severo riferisca sintomi minori. Per questo motivo sono state introdotte classificazioni più dettagliate, come l’ENZIAN, che descrive le forme profonde (deep infiltrating endometriosis), e l’Endometriosis Fertility Index (EFI), utile per prevedere le possibilità di concepimento spontaneo dopo un intervento chirurgico. Oggi si tende a parlare di un vero e proprio “toolbox” di classificazioni, da usare in combinazione per ottenere un quadro clinico più fedele alla realtà.
Complicazioni e impatto sistemico
L’endometriosi non è una malattia confinata agli organi riproduttivi. Sul piano ginecologico, può causare infertilità, dolore pelvico cronico, sanguinamenti anomali e, quando si associa all’adenomiosi, sintomi ancora più severi. Ma le ripercussioni non finiscono qui: molte donne sviluppano sintomi intestinali simili a quelli della sindrome dell’intestino irritabile, disturbi urinari, cefalee, stanchezza cronica e, in alcuni casi, un impatto significativo sulla sfera psicologica ed emotiva.
Le complicanze sistemiche rendono l’endometriosi una patologia ad alta complessità clinica. Anche se il rischio oncologico assoluto resta basso, studi epidemiologici hanno evidenziato una leggera associazione con alcuni tumori ovarici, in particolare gli istotipi endometrioidi e a cellule chiare. Questo dato non deve generare allarme, ma rafforza la necessità di un monitoraggio regolare e di un approccio di cura personalizzato.
Terapie oggi disponibili
Il trattamento dell’endometriosi ha obiettivi chiari: ridurre il dolore, rallentare la progressione della malattia, preservare la fertilità e migliorare la qualità di vita. La terapia farmacologica rappresenta la prima linea di intervento. I progestinici, come il dienogest, si sono dimostrati particolarmente efficaci nel ridurre dolore e recidive. Anche la pillola estro-progestinica, soprattutto se assunta in modo continuativo, è ampiamente utilizzata per sopprimere le mestruazioni e contenere i sintomi.
Negli ultimi anni si sono affermati anche gli antagonisti del GnRH, come l’elagolix o il relugolix, capaci di indurre uno stato di ipoestrogenismo controllato. Poiché questi farmaci possono causare effetti collaterali legati alla carenza di estrogeni (osteopenia, vampate), vengono spesso associati a terapie di “add-back” con basse dosi di ormoni per bilanciare i rischi. Nelle forme più resistenti si valutano anche gli inibitori dell’aromatasi, mentre il dispositivo intrauterino al levonorgestrel (LNG-IUS) trova spazio soprattutto nei casi associati ad adenomiosi. La chirurgia, che punta a rimuovere in maniera radicale le lesioni, rimane un’opzione importante ma va riservata ai casi selezionati, poiché non esclude il rischio di recidiva e richiede grande esperienza operatoria.
ALIMENTAZIONE E INTEGRAZIONE: UN RUOLO CRESCENTE
Accanto alle terapie farmacologiche e chirurgiche, cresce l’interesse verso il ruolo dell’alimentazione e degli integratori come strumenti complementari. Sebbene la ricerca non sia ancora definitiva, diverse evidenze indicano che la dieta può modulare infiammazione, dolore e benessere generale nelle donne con endometriosi.
Un modello alimentare di tipo mediterraneo, ricco di verdure, frutta, cereali integrali, legumi ben tollerati, pesce azzurro, olio extravergine di oliva e frutta secca, sembra particolarmente adatto grazie alla sua abbondanza di fibre, antiossidanti e grassi anti-infiammatori come gli omega-3.
Le fibre alimentari svolgono ruoli fondamentali nel controllo della malattia: da un lato favoriscono un microbioma diversificato, capace di metabolizzare ed eliminare gli estrogeni circolanti (via estroboloma); dall’altro aiutano ad abbassare i livelli di estradiolo fino al 10–25%. Una flora intestinale sana, sostenuta dalla fibra, contrasta anche l’attivazione dei mastociti e la produzione di prostaglandine, attenuando dolore e infiammazione.
Tabella riassuntiva: Nutrizione e integrazione nell’endometriosi
| Nutriente / alimento | Beneficio principale |
|---|---|
| Fibre alimentari | Riduzione estrogeni e infiammazione |
| Omega-3 (pesce azzurro) | Azione antinfiammatoria |
| Vitamina D | Modula immunità e dolore |
| Vitamine C ed E | Antiossidanti, riduzione dolore |
| Polifenoli (curcuma, resveratrolo) | Contrasto a infiammazione e angiogenesi |
| Magnesio, zinco, selenio | Supporto immunitario e riduzione dolore |
Un approccio integrato e personalizzato
Ridurre invece carni rosse, grassi trans e alimenti ultraprocessati è consigliabile, perché associati a un maggior rischio di sintomi e progressione.
L’evidenza suggerisce di ridurre il consumo di carni rosse, grassi saturi, alimenti ultraprocessati e latticini, soprattutto perché possono aumentare i livelli di estrogeni, IGF-1 e infiammazione sistemica. Anche i FODMAP, quando mal tollerati e associati a IBS, possono esacerbare gonfiore e dolore pelvico tramite l’attivazione di LPS e mastociti.
Sul fronte integrativo, i nutrienti più studiati sono proprio gli omega-3 (EPA e DHA), la vitamina D, gli antiossidanti come le vitamine C ed E, e alcuni polifenoli
donne con endometriosi spesso presentano carenze nutrizionali rilevanti in magnesio, ferro, vitamine del gruppo B (B6, B12, folati), zinco, selenio. Questi nutrienti svolgono funzioni chiave:
Le vitamine del gruppo B, in particolare B6 (pyridoxine), B9 (folati) e B12, giocano ruoli nella regolazione ormonale e nella divisione cellulare.
Il ferro, lo zinco, il selenio e il magnesio influenzano dolore, funzione immunitaria e ossidoriduzione: ad esempio, livelli ridotti di zinco sono stati rilevati sia nel siero sia nel fluido follicolare di donne affette da endometriosi, mentre il ferro può accumularsi nelle lesioni,
Un’attenzione particolare va posta alla vitamina D, spesso carente, che potrebbe avere effetti benefici sul dolore e sulla risposta immunitaria.
La vitamina D emerge come nutriente di duplice utilità: da un lato, modula l’infiammazione agendo sulle vie del NF-κB; dall’altro, ostacola la proliferazione, l’angiogenesi e l’invasività delle cellule endometriosiche in studi in vitro e animali. Sebbene i dati clinici siano ancora parziali, diversi studi associano bassi livelli di vitamina D a una maggiore gravità della malattia
Le vitamine C ed E sono tra le maggiormente studiate nel contesto dell’endometriosi, grazie al loro ruolo antiossidante. Studi osservazionali e RCT indicano che un apporto adeguato di queste vitamine può ridurre il dolore pelvico, la dismenorrea e la dispareunia. Un’analisi ha mostrato come dopo tre mesi di dieta ricca di antiossidanti, i livelli periferici di queste vitamine risultassero significativamente più alti, associati a una diminuzione dei sintomi
I polifenoli tra cui curcumina, resveratrolo e quercetina, hanno dimostrato di modulare i processi infiammatori e angiogenici. Altri composti come la N-acetilcisteina, la melatonina e specifici probiotici mostrano dati promettenti, sebbene preliminari. È fondamentale ricordare che non esistono protocolli unici: ogni scelta deve essere personalizzata in base alla sintomatologia, alle comorbidità e alle terapie in corso.
L’endometriosi richiede dunque un approccio multidisciplinare. La ginecologia rimane al centro, ma l’integrazione con la nutrizione, la fisioterapia del pavimento pelvico, la gestione del dolore cronico e il supporto psicologico può fare la differenza.
Come nutrizionisti, il nostro compito è quello di costruire un percorso alimentare sostenibile, personalizzato, al fine di migliorare la qualità di vita delle pazienti.
L’endometriosi richiede un approccio multidisciplinare che coinvolga ginecologia, nutrizione, fisioterapia del pavimento pelvico, gestione del dolore e supporto psicologico.
Come nutrizionista, l’obiettivo è quello di costruire un percorso alimentare personalizzato e sostenibile, capace di migliorare la qualità di vita delle pazienti.
👉 Se soffri di endometriosi e desideri un percorso nutrizionale mirato, contatta la Dott.ssa Emanuela Simone, biologa nutrizionista di Benevento, per una strategia su misura per il tuo benessere.
Riferimenti scientifici
- Chen Liang-Hsuan Et al, A Lifelong Impact on Endometriosis: Pathophysiology and Pharmacological Treatment, J. Mol. Sci.2023, 24(8), 7503;
- Nezhat, C.R., Oskotsky, T.T., Robinson, J.F. et al.Real world perspectives on endometriosis disease phenotyping through surgery, omics, health data, and artificial intelligence. npj Womens Health 3, 8 (2025).
- Barnard ND, Holtz DN, Schmidt N, Kolipaka S, Hata E, Sutton M, Znayenko-Miller T, Hazen ND, Cobb C, Kahleova H. Nutrition in the prevention and treatment of endometriosis: A review. Front Nutr. 2023 Feb 17;10:1089891. doi: 10.3389/fnut.2023.1089891. PMID: 36875844; PMCID: PMC9983692.
- Endometriosis: Symptoms, Causes and Natural Support Strategies.
- Nutritionist shares food tips to manage endometriosis symptoms,
- Abramiuk, M.; Mertowska, P.; Frankowska, K.; Świechowska-Starek, P.; Satora, M.; Polak, G.; Dymanowska-Dyjak, I.; Grywalska, E. How Can Selected Dietary Ingredients Influence the Development and Progression of Endometriosis? Nutrients2024, 16, 154. https://doi.org/10.3390/nu16010154